Fibrilación ventricular y taquicardia ventricular sin pulso
Introducción a la Fibrilación Ventricular y Taquicardia Ventricular Sin Pulso
Presentación del Tema
- Fernanda de Cirema Maldonado Marroquín y José Andrés de León Solares presentan la clase sobre fibrilación ventricular y taquicardia ventricular sin pulso.
- Se definen ambas arritmias como letales, causando paro cardíaco súbito al impedir la contracción efectiva del corazón.
Características de las Arritmias
- La fibrilación ventricular se caracteriza por actividad eléctrica caótica y desorganizada, mientras que la taquicardia ventricular sin pulso tiene actividad ordenada pero sin pulso palpable.
- Ambas requieren reconocimiento inmediato, RCP de alta calidad y desfibrilación temprana para aumentar la supervivencia.
Causas y Diagnóstico
Importancia del Reconocimiento
- La fibrilación ventricular es una causa frecuente de muerte súbita; su identificación rápida es crucial para el tratamiento efectivo.
- En casos de paro cardíaco súbito, hay un 90% de probabilidad que sea debido a estas arritmias.
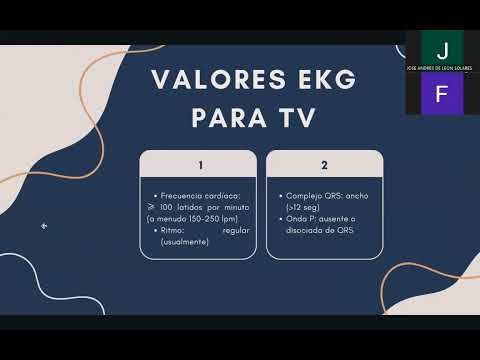
Parámetros Electrocardiográficos
- Los valores en ECG para fibrilación ventricular incluyen complejos QRS indeterminados con ausencia de ondas P, frecuencias entre 150 y 500 por minuto.
Algoritmo de Manejo Clínico
Proceso Inicial
- Se inicia RCP en pacientes con paro cardíaco; se conecta al monitor para determinar el ritmo.
- Si el ritmo es desfibrilable, se realiza la primera descarga tras dos minutos de RCP.
Medicaciones y Procedimientos Avanzados
- Después de verificar el ritmo desfibrilable nuevamente, se administra adrenalina cada 3 a 5 minutos junto con consideraciones para intubación si es necesario.
Taquicardia Ventricular Sin Pulso
Definición y Características
- La taquicardia ventricular sin pulso presenta una frecuencia mayor a 100 latidos por minuto con origen bajo el haz de His.
Parámetros Electrocardiográficos Específicos
- Los complejos QRS son anchos (mayor a 0.12 segundos), indicando origen ventricular sin generar pulso palpable ni gasto cardíaco efectivo.
Caso Clínico de Taquicardia Ventricular
Presentación del Caso
- Se presenta un caso clínico intrahospitalario de un paciente masculino de 58 años con antecedentes de hipertensión arterial.
- El paciente colapsó en su domicilio y llegó inconsciente al hospital, con pulso carotídeo y respiración espontánea.
Evaluación Inicial
- Es crucial conectar al paciente a un monitor para identificar si el ritmo es desfibrilable.
- En el monitor se observó un ritmo caótico e irregular sin QRS identificables, sugiriendo un paro cardíaco.
Manejo del Paro Cardíaco
- Se reconoció el paro cardíaco y se inició la RCP tras confirmar la ausencia de pulso y respiración.
- La RCP debe ser de alta calidad: compresiones a 100-120 por minuto, profundidad de 5 a 6 cm, permitiendo la reexpansión completa del tórax.
Uso del Desfibrilador
- Se oxigenó al paciente con bolsa y mascarilla; no había vía avanzada disponible.
- Al observar fibrilación ventricular, se aplicó la primera descarga. El manejo es similar para fibrilación ventricular o taquicardia ventricular sin pulso.
Protocolo Post-descarga
- La descarga se realiza entre 120 a 200 J para desfibriladores bifásicos; los monofásicos requieren hasta 360 J.
- Después de cada descarga, se continúa con RCP durante dos minutos antes de reevaluar el ritmo. Si persiste el ritmo desfibrilable, se aplica una segunda descarga.
Administración de Medicamentos
- Se administra epinefrina (1 mg), ya sea intravenosa o intraósea, cada 3 a 5 minutos; comúnmente cada 4 minutos en hospitales.
- Tras administrar adrenalina, se flushea con solución salina para optimizar su efecto.
Continuidad del Tratamiento
- Si el paciente sigue en un ritmo desfibrilable después de varias descargas, se puede administrar amiodarona (300 mg).
- Dosis adicionales pueden ser necesarias según las respuestas observadas tras las descargas sucesivas.
Manejo del paro cardíaco y taquiarritmias
Protocolo de manejo en paro cardíaco
- Es fundamental alternar compresiones, descargas y medicación, evaluando el ritmo cada 2 minutos. Se debe verificar causas reversibles como las 5 H y las 5 T para entender la persistencia del paro a pesar de las descargas.
- Las 5 H incluyen: hipoxia, hipobolemia, acidosis (hidrogeniones), hipopotasemia e hipotermia. Las 5 T abarcan: taponamiento, tremolismo, neumotórax, toxinas y trombosis coronaria. El objetivo es lograr un retorno de la circulación espontánea.
- Si el paciente logra salir del paro, se deben estabilizar la vía aérea y oxigenar adecuadamente; se espera una saturación de oxígeno mayor al 94%. También es crucial manejar la presión arterial debido al periodo prolongado de isquemia.
- Se recomienda realizar un encaje postparo para detectar infartos y considerar coronariografía urgente si es necesario. Además, se deben controlar temperatura y glicemia del paciente para asegurar su estabilidad general.
Taquiarritmias: Identificación y tratamiento
- La taquiarritmia se define como una frecuencia cardíaca superior a 150 latidos por minuto que puede causar síntomas hemodinámicos como hipotensión o dolor torácico isquémico. A diferencia del paro cardíaco, el paciente tiene pulso pero requiere atención específica con maniobras y medicamentos.
- Es esencial identificar la causa subyacente de la taquiarritmia; esto incluye asegurar una buena oxigenación y monitorear el ritmo cardíaco mediante un monitor adecuado. Siempre hay que controlar presión arterial y oximetría durante este proceso.
- En caso de presentar síntomas hemodinámicos severos (como alteraciones mentales o signos de choque), se debe administrar cardioversiones según dosis recomendadas (50 a 100). Si no hay síntomas graves pero el QRS es ancho (>12 segundos), se debe establecer acceso intravenoso e infusión de antiarrítmicos según sea necesario.